Wyzwania w standaryzacji protokołów różnicowania komórek macierzystych – klucz do sukcesu terapii regeneracyjnej
Komórki macierzyste obiecują rewolucję w medycynie, umożliwiając regenerację uszkodzonych tkanek i leczenie chorób nieuleczalnych. Jednak przejście od badań laboratoryjnych do rutynowych terapii klinicznych napotyka poważne przeszkody. Jedną z największych jest standaryzacja protokołów różnicowania tych komórek – procesu, w którym pluripotencjalne lub multipotencjalne komórki przekształcają się w specjalistyczne typy, takie jak neurony czy kardiomiocyty. Dlaczego tak trudno uzyskać identyczny, powtarzalny produkt leczniczy w laboratoriach na całym świecie? Artykuł ten zgłębia te wyzwania, pokazując, jak drobne różnice w warunkach hodowli mogą radykalnie zmienić właściwości komórek, oraz omawia globalne wysiłki na rzecz ujednolicenia standardów.
Trudności w powtarzalności procesów różnicowania komórek macierzystych
Proces różnicowania komórek macierzystych to złożona sekwencja sygnałów biochemicznych, naśladująca naturalny rozwój embrionalny. W laboratorium naukowcy stosują czynniki wzrostu, inhibitory i specyficzne pożywki, by skierować komórki w pożądanym kierunku. Jednak powtarzalność tego procesu jest iluzoryczna. W różnych ośrodkach badawczych wyniki różnią się znacząco, co uniemożliwia skalowanie terapii na poziomie klinicznym.
Głównym problemem jest heterogeniczność komórek wyjściowych. Nawet identyczne linie komórkowe, takie jak induced pluripotent stem cells (iPSC), mogą wykazywać subtelne różnice genetyczne lub epigenetyczne, wynikające z metod reprogramowania. Na przykład, technika Yamanaka, polegająca na wprowadzeniu genów Oct4, Sox2, Klf4 i c-Myc, nie zawsze działa identycznie w każdym laboratorium. Te wariacje prowadzą do populacji komórek, w których tylko 70-90% osiąga pożądany fenotyp, a reszta to komórki niedojrzałe lub błędnie zróżnicowane.
Dodatkowo, brak jednolitych protokołów powoduje, że wyniki są zależne od doświadczenia badacza. Subiektywne oceny, takie jak wizualna inspekcja pod mikroskopem, wprowadzają błędy. W jednym laboratorium komórki mogą być hodowane w warunkach semi-otwartych, w innym – w izolowanych inkubatorach, co wpływa na zanieczyszczenia i stres oksydacyjny. Konsekwencją jest produkt leczniczy o zmiennej skuteczności i bezpieczeństwie, co budzi obawy regulatorów, takich jak FDA czy EMA, przed zatwierdzaniem terapii.
Wpływ drobnych zmian środowiskowych na właściwości ostatecznych komórek
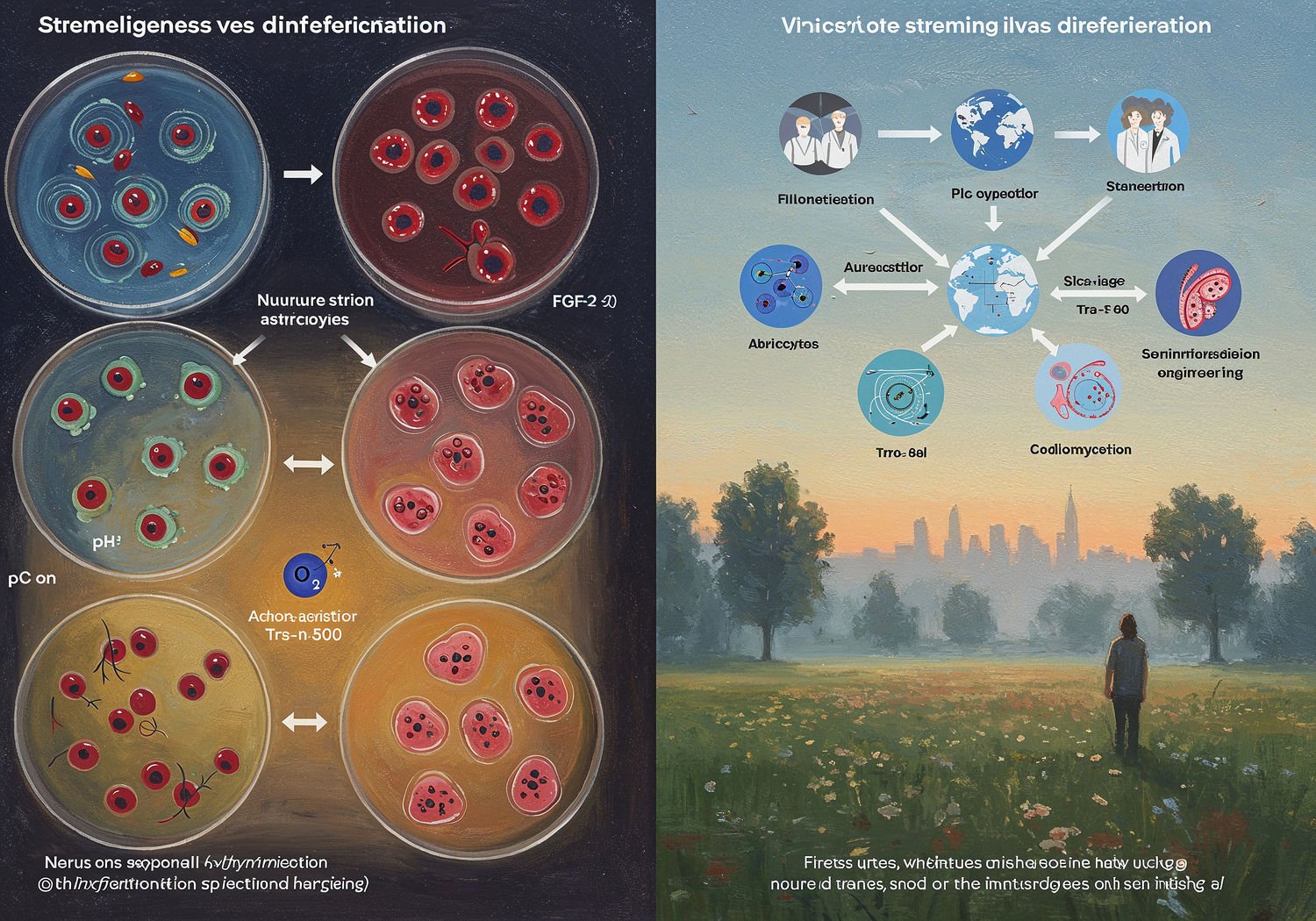
Drobne modyfikacje w warunkach hodowli mogą dramatycznie altersować trajektorię różnicowania. Weźmy pod uwagę skład pożywek – podstawowy element protokołu. Standardowa pożywka, jak DMEM/F12 z suplementami, zawiera sole, aminokwasy i witaminy, ale nawet 1% odchylenie w stężeniu czynnika wzrostu, np. FGF-2 (fibroblast growth factor), może przesunąć równowagę sygnalizacji komórkowej. W efekcie komórki macierzyste zamiast na neurony mogą zróżnicować się na astrocyty, co w terapii neurologicznej oznaczałoby nieskuteczność lub ryzyko.
Temperatura to kolejny krytyczny czynnik. Optymalna dla większości protokołów wynosi 37°C, symulując temperaturę ciała. Jednak wahania o 0,5°C – spowodowane np. niestabilnością inkubatora – aktywują ścieżki stresu, takie jak HSP (heat shock proteins), prowadząc do apoptozy lub aberracyjnego różnicowania. Badania pokazują, że przy 37,5°C ekspresja genów neuronalnych spada o 20-30%, co wpływa na funkcjonalność komórek, np. ich zdolność do tworzenia synaps.
Inne zmienne, jak pH pożywki (idealnie 7,2-7,4) czy stężenie tlenu (normoksja 5-21%), również grają rolę. Hipoksja, symulująca mikrośrodowisko tkanek, może poprawić efektywność różnicowania, ale jej brak w standardowych warunkach prowadzi do nadmiernej glikolizy i zmian metabolicznych. Te subtelne różnice kumulują się, tworząc komórki o zmienionej ekspresji markerów powierzchniowych, jak CD34 dla komórek krwiotwórczych, co komplikuje ich integrację z organizmem pacjenta po transplantacji.
W praktyce, te wahania oznaczają, że produkt z jednego laboratorium może indukować silną odpowiedź immunologiczną w drugim, lub po prostu nie regenerować tkanek tak, jak oczekiwano. Dlatego powtarzalność nie jest tylko kwestią jakości – to podstawa bezpieczeństwa klinicznego.
Międzynarodowe wysiłki na rzecz jednolitych wytycznych produkcyjnych
By sprostać tym wyzwaniom, międzynarodowe konsorcja naukowe podejmują ambitne inicjatywy. Jednym z kluczowych jest International Society for Stem Cell Research (ISSCR), która publikuje wytyczne etyczne i techniczne, promując standaryzację. W ramach projektu Global Alliance for iPSC Therapies (GAiT) naukowcy z USA, Europy i Azji współpracują nad bazami danych protokołów, umożliwiającymi porównywanie wyników.
W Europie, konsorcjum EuroStemCell finansowane przez Unię Europejską, rozwija platformy do walidacji protokołów. Na przykład, projekt ENDOSTEM skupia się na standaryzacji różnicowania komórek śródbłonka dla terapii sercowo-naczyniowych, definiując kryteria jakości, takie jak minimalna czystość populacji (>95%) i testy funkcjonalne. Podobnie, w USA National Institutes of Health (NIH) wspiera inicjatywy jak Stem Cell Information portal, gdzie udostępniane są szczegółowe receptury pożywek i parametry hodowli.
Te wysiłki obejmują harmonizację regulacji. Dokumenty takie jak *Good Manufacturing Practice (GMP)** dla produktów komórkowych wymagają traceability – pełnego śladu każdego etapu produkcji. Konsorcja organizują warsztaty i ring-trials, gdzie laboratoria wymieniają próbki i porównują wyniki, identyfikując źródła wariancji. Na przykład, badanie z 2022 roku w Nature Biotechnology pokazało, że ujednolicone protokoły zmniejszyły zmienność między laboratoriami o 40%. Mimo to, wyzwania pozostają, zwłaszcza w krajach rozwijających się, gdzie dostęp do zaawansowanego sprzętu jest ograniczony.
Technologie automatycznego przesiewania i kontroli jakości
By wyeliminować subiektywizm, rozwijane są zaawansowane technologie. Automatyzacja hodowli za pomocą bioreaktorów, jak te od firmy Miltenyi Biotec, pozwala na precyzyjną kontrolę parametrów w skali przemysłowej. Systemy te monitorują pH, temperaturę i stężenia reagentów w czasie rzeczywistym, używając sensorów IoT do korekty.
Kluczowe są narzędzia do przesiewania komórek, takie jak flow cytometry z automatycznymi bramkami sortującymi. Na przykład, sorter FACS (fluorescence-activated cell sorting) identyfikuje komórki na podstawie markerów, jak Tra-1-60 dla pluripotencji, osiągając czystość >99%. Nowsze systemy, oparte na AI, analizują obrazy mikroskopowe, wykrywając anomalie bez interwencji człowieka – algorytmy uczenia maszynowego, trenowane na tysiącach datasetów, redukują błędy o 80%.
Kontrola jakości obejmuje też sekwencjonowanie NGS (next-generation sequencing) do weryfikacji genomu i transkryptomu, oraz testy metabolomiczne, by ocenić stabilność fenotypu. Platformy jak Cyto-Mine od Sphere Fluidics automatyzują screening milionów komórek, selekcjonując te o optymalnej funkcjonalności. Te technologie nie tylko eliminują bias badacza, ale też skalują produkcję, czyniąc ją opłacalną dla terapii personalizowanych.
Przyszłość medycyny regeneracyjnej – precyzja na poziomie przemysłu lotniczego
Sukces medycyny regeneracyjnej zależy od precyzji i powtarzalności porównywalnej z przemysłem lotniczym, gdzie każdy element musi być identyczny, by uniknąć katastrofy. W lotnictwie standardy FAA wymagają zero tolerancji dla wariancji; podobnie, w terapii komórkowej celem jest “lotny” produkt – wolny od defektów.
Integracja automatyzacji z wytycznymi GMP może to osiągnąć. Wyobraźmy sobie fabryki komórek, gdzie protokoły są kodowane w oprogramowaniu, a każda partia przechodzi walidację AI. Konsorcja jak Alliance for Regenerative Medicine (ARM) naciskają na takie innowacje, prognozując, że do 2030 roku standaryzowane terapie, np. dla cukrzycy czy Parkinson, staną się rutyną.
Jednak droga jest długa. Wymaga inwestycji w edukację, globalną współpracę i regulacje. Tylko wtedy komórki macierzyste przestaną być eksperymentem, stając się niezawodnym lekiem. Czytelniku, te wyzwania przypominają, że nauka to nie magia – to precyzyjna inżynieria życia.
Blog: MEDYCYNA I PROFILAKTYKA – Zdrowie i Uroda
Informacja: Artykuł (w szczególności treści i obrazy) powstał w całości lub w części przy udziale sztucznej inteligencji (AI). Niektóre informacje mogą być niepełne lub nieścisłe oraz zawierać błędy i/lub przekłamania. Publikowane treści mają charakter wyłącznie informacyjny i nie stanowią porady w szczególności porady prawnej, medycznej ani finansowej. Artykuły sponsorowane i gościnne są przygotowywane przez zewnętrznych autorów i partnerów. Redakcja nie ponosi odpowiedzialności za aktualność, poprawność ani skutki zastosowania się do przedstawionych informacji. W przypadku decyzji dotyczących zdrowia, prawa lub finansów należy skonsultować się z odpowiednim specjalistą.
Impressionist painting, plein air, vibrant colors, capturing the moment, flickering light, visible short brush strokes, broken color technique, soft focus A split-scene illustration depicting the challenges and solutions in stem cell differentiation: on the left, diverse lab environments with identical stem cells in petri dishes undergoing variable differentiation due to subtle changes— one dish shows cells turning into neurons under stable conditions, another into aberrant astrocytes from slight pH or temperature shifts, with icons of fluctuating factors like FGF-2 concentration, oxygen levels, and incubator instability; on the right, a unified global collaboration with scientists from different continents sharing data on screens, automated bioreactors and flow cytometers sorting pure cell populations marked by Tra-1-60, AI analyzing microscope images, and a final standardized product of functional cardiomyocytes integrating into heart tissue, symbolizing precision like aviation engineering. ;Image without icons or texts. Style: Oil painting on canvas, impasto texture, thick layers of paint, high-key lighting, atmosphere of a hazy morning;