Usuwanie zmian skórnych i rekonstrukcja po wycięciu nowotworów skóry – jak chirurgia plastyczna wspiera onkologię dermatologiczną
Nowotwory skóry, takie jak czerniak czy rak podstawnokomórkowy, wymagają nie tylko skutecznego usunięcia, ale także troski o estetykę i funkcjonalność skóry po zabiegu. W onkologii dermatologicznej chirurg plastyczny odgrywa kluczową rolę, łącząc bezpieczeństwo onkologiczne z precyzyjną rekonstrukcją. Ten artykuł przybliża, jak zaawansowane techniki pozwalają zachować naturalny wygląd twarzy i ciała, minimalizując ślady po operacji. Dla osób stojących przed taką procedurą to kompleksowe źródło wiedzy o procesie, ryzykach i oczekiwanych efektach.
Rola chirurga plastycznego w onkologii dermatologicznej
Chirurg plastyczny w onkologii dermatologicznej nie jest tylko wykonawcą, ale integralną częścią zespołu leczącego. Jego zadaniem jest nie tylko wycięcie zmiany nowotworowej z odpowiednim marginesem bezpieczeństwa, ale przede wszystkim zamknięcie powstałego ubytku w sposób, który zapewni dobry efekt kosmetyczny. W odróżnieniu od zwykłego dermatologa, który skupia się na diagnozie i podstawowym usunięciu, chirurg plastyczny bierze pod uwagę anatomię, napięcie skóry i przyszłe bliznowacenie.
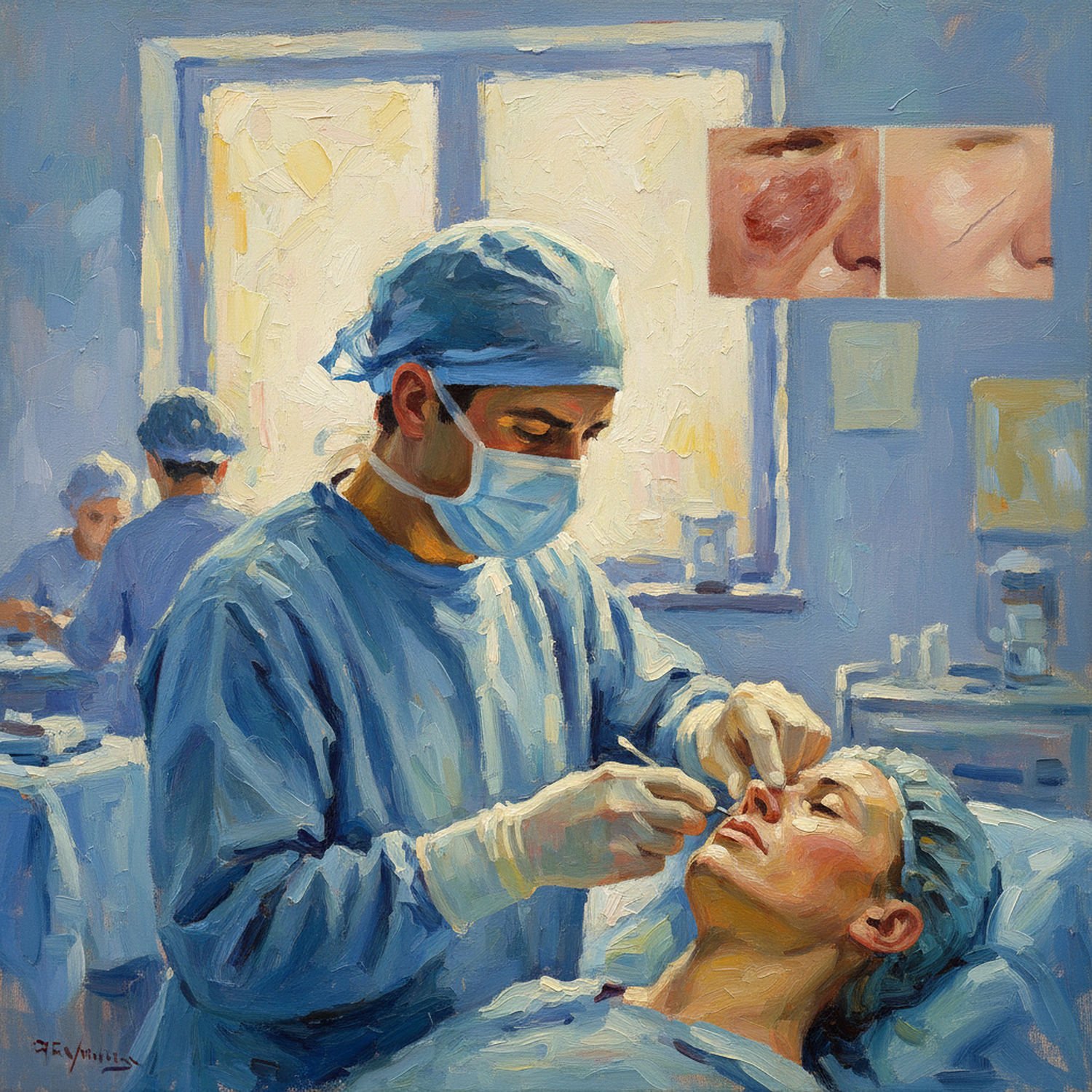
Proces zaczyna się od ścisłej współpracy z onkologiem i dermatologiem. Na przykład, w przypadku raka podstawnokomórkowego (basal cell carcinoma) lub płaskonabłonkowego (squamous cell carcinoma), wycięcie musi być radykalne, by uniknąć nawrotu. Chirurg plastyczny ocenia rozmiar ubytku i planuje rekonstrukcję już na etapie operacji. To podejście, znane jako resekcja z natychmiastową rekonstrukcją, minimalizuje liczbę zabiegów i skraca czas rekonwalescencji.
Doświadczenie lekarza jest tu kluczowe. Precyzja w planowaniu cięcia pozwala uniknąć zniekształceń, zwłaszcza na twarzy, gdzie skóra jest cienka i bogato unaczyniona. Bezpieczeństwo onkologiczne oznacza zawsze priorytetowe usunięcie guza, ale z jednoczesnym dążeniem do estetyki – blizna powinna być jak najmniej widoczna, np. ukryta w naturalnych zmarszczkach lub granicach anatomicznych.
W praktyce, w Polsce takie zabiegi odbywają się w specjalistycznych ośrodkach onkologicznych lub klinikach chirurgii plastycznej. Pacjent zyskuje nie tylko zdrowie, ale i pewność siebie, co jest istotne po traumatycznym doświadczeniu diagnozy nowotworu.
Proces usuwania zmian skórnych i przygotowanie do rekonstrukcji
Usuwanie zmian skórnych zaczyna się od dokładnej diagnostyki. Biopsja potwierdza charakter zmiany, a następnie określa się jej granice za pomocą technik jak mikroskopowa chirurgia Mohsa (Mohs micrographic surgery), która pozwala na precyzyjne wycięcie tylko zmienionej tkanki, oszczędzając zdrową skórę. To szczególnie ważne na twarzy, gdzie każdy milimetr ma znaczenie dla wyglądu.
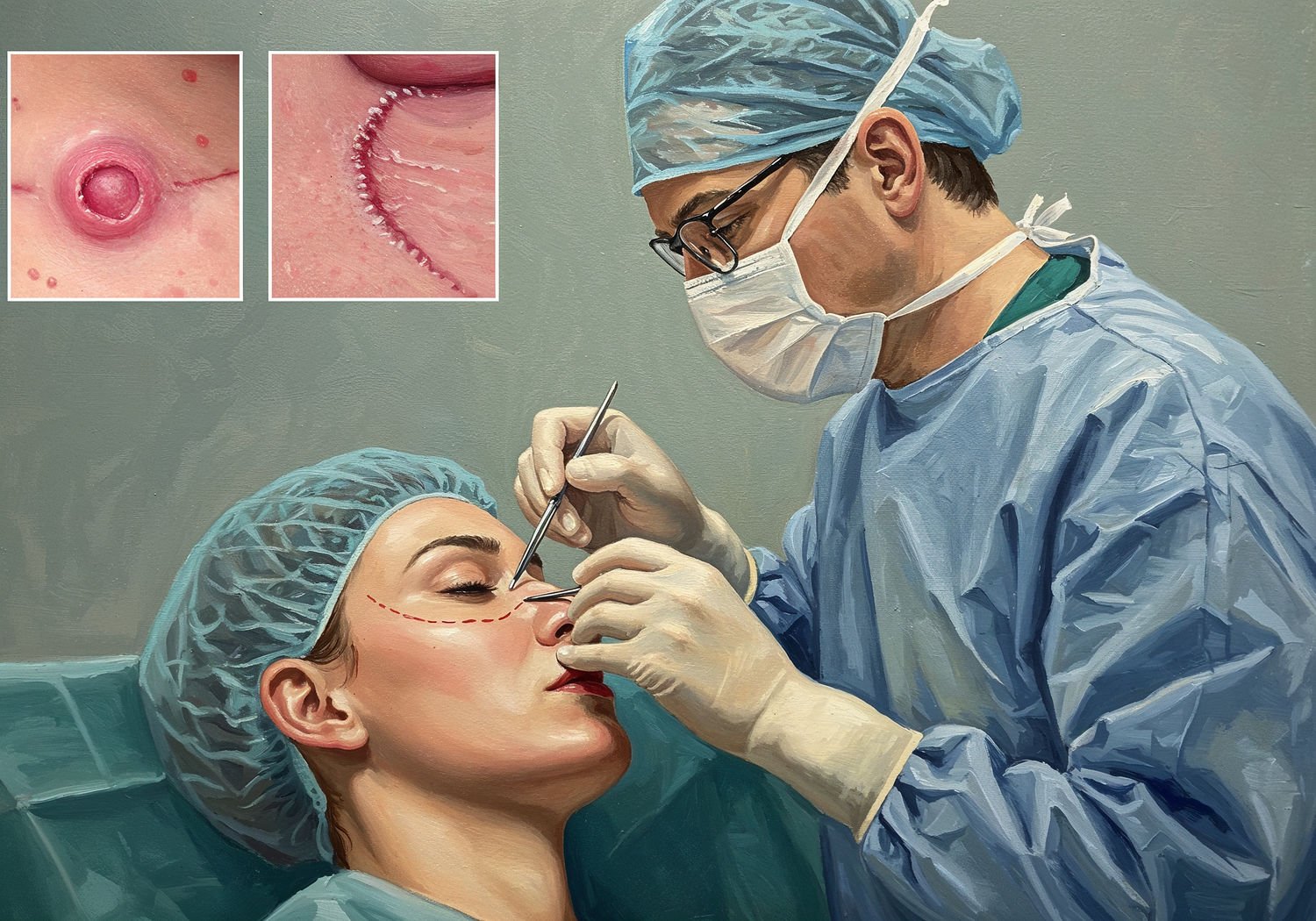
Podczas operacji chirurg stosuje znieczulenie miejscowe, co czyni zabieg ambulatoryjnym w wielu przypadkach. Po wycięciu guza z marginesem – zazwyczaj 4-6 mm dla raka podstawnokomórkowego – powstaje ubytek, który może być mały (kilka milimetrów) lub rozległy (nawet kilka centymetrów). Tu wkracza rekonstrukcja: proste zszycie brzegów nadaje się dla małych defektów, ale przy większych stosuje się zaawansowane metody.
Kluczowe jest zachowanie naturalnych rysów. Na twarzy, np. w okolicy nosa czy policzka, chirurg planuje cięcie wzdłuż linii napięcia skóry (lines of Langer), co zmniejsza widoczność blizny. Dla ciała, jak tułów czy kończyny, bierze się pod uwagę ruchomość i ekspozycję na słońce, co wpływa na gojenie. Cały proces trwa od 30 minut do kilku godzin, w zależności od złożoności.
Po wycięciu próbka jest wysyłana na badanie histopatologiczne, co potwierdza brak komórek nowotworowych w marginesach. Tylko wtedy rekonstrukcja jest finalizowana, zapewniając pełne bezpieczeństwo.
Techniki rekonstrukcji ubytków – od przeszczepów do płatów skórnych
Rekonstrukcja ubytków po wycięciu nowotworu opiera się na kilku technikach, dostosowanych do lokalizacji i rozmiaru defektu. Najprostszą jest pierwotne zamknięcie rany, gdzie brzegi są zszywane bezpośrednio, ale to działa tylko dla małych ubytków, by uniknąć napięcia prowadzącego do szerszej blizny.
Dla większych defektów stosuje się przeszczepy skóry. To pobranie fragmentu skóry z innego miejsca ciała, np. z uda lub za ucha, i wszczepienie go w ubytek. Przeszczep może być pełnosz layered (full-thickness graft) – zawiera całą grubość skóry, idealny dla twarzy ze względu na dobry efekt kosmetyczny – lub częściowej grubości (split-thickness graft), tańszy, ale z większym ryzykiem skurczu. Na twarzy przeszczep z okolicy postauricularnej (za uchem) daje naturalny kolor i teksturę.
Bardziej zaawansowane są techniki płatowe, gdzie skóra z pobudzeniem naczyniowym jest przesuwana lub obracana, zachowując własne unaczynienie. Przykłady to płat transpozycyjny (transposition flap), jak płat limburg (Limburg flap) na nosie, lub płat obrotowy (rotation flap) na policzku. Te metody zapewniają lepsze gojenie i minimalizują deformacje, np. unikając asymetrii twarzy.
W rozległych przypadkach, np. po usunięciu czerniaka, łączy się techniki: przeszczep z płatami lub nawet mikrochirurgię z wolnymi płatkami (free flaps), gdzie tkanka z odległego miejsca jest przyszywana pod mikroskopem. Na ciele, jak klatka piersiowa, płaty lokalne z sąsiedniej skóry są preferowane dla ich prostoty.
Wybór zależy od doświadczenia chirurga – precyzja w planowaniu naczyniowym zapobiega martwicy tkanek. Efekt? Blizna staje się płaska i bladnie z czasem, często niewidoczna po roku.
Wyzwania rekonstrukcji na twarzy i ciele oraz minimalizacja blizn
Twarz stawia szczególne wyzwania ze względu na widoczność i złożoną anatomię. Ubytek na powiece może wpływać na mruganie, na wardze – na mowę, dlatego rekonstrukcja musi zachować funkcję. Na przykład, po wycięciu guza na wardze dolnej stosuje się płat Abbego (Abbe flap), pobierany z górnej wargi, co przywraca symetrię bez distortions.
Na ciele, jak ramiona czy plecy, skóra jest grubsza, ale ruchomość wymaga elastycznych technik, by uniknąć ograniczeń. Słońce i pot przyspieszają bliznowacenie, więc planuje się ochronę UV.
Minimalizacja blizny to sztuka: cięcia wzdłuż naturalnych linii, debridement (oczyszczanie) ran i szwy śródskórne (subcuticular sutures) redukują ślady. Pooperacyjnie stosuje się silikonowe plastry lub laseroterapię, by blizna była miękka i mniej czerwona. Ryzyko keloidów (przerostowych blizn) jest wyższe u osób z ciemniejszą skórą, co wymaga profilaktyki.
Doświadczony chirurg łączy te elementy, by efekt wizualny wspierał psychikę pacjenta – naturalne rysy twarzy po operacji to nie luksus, ale standard w nowoczesnej onkologii.
Konsultacja przedoperacyjna – ryzyka i planowanie zabiegu
Przed zabiegiem konsultacja jest kluczowa. Chirurg plastyczny omawia z pacjentem typ zmiany, jej lokalizację i plan rekonstrukcji, pokazując zdjęcia lub symulacje. Pacjent dowiaduje się o znieczuleniu, czasie trwania i oczekiwanym gojeniu.
Ryzyka obejmują infekcję (ok. 5%), krwawienie czy niepowodzenie przeszczepu (rzadko, poniżej 10% przy dobrej technice). Na twarzy istnieje ryzyko asymetrii lub zaburzeń czucia, na ciele – obrzęku. Zawsze podkreśla się, że priorytetem jest onkologia: jeśli marginesy okażą się niewystarczające, konieczna może być reoperacja.
Planowanie minimalizuje blizny: dla twarzy wybiera się ukryte linie, dla ciała – mniej eksponowane miejsca. Pacjent otrzymuje wskazówki, np. unikanie palenia, co poprawia krążenie. To merytoryczne wsparcie redukuje lęk i buduje zaufanie.
Efekty pooperacyjne i długoterminowa opieka
Po zabiegu skóra goi się w 7-14 dni dla małych defektów, dłużej dla przeszczepów (do 3 tygodni). Pacjent stosuje maści antybiotykowe, unika słońca i nosi opatrunki uciskowe. Kontrole co 1-3 miesiące monitorują bliznę i nawrót nowotworu.
Długoterminowo blizna dojrzewa przez rok, stając się bladą linią. Efekt wizualny jest dobry w 80-90% przypadków, zwłaszcza przy wczesnej interwencji. Rekonstrukcja nie tylko leczy, ale przywraca jakość życia – pacjenci wracają do normalności bez widocznych śladów walki z rakiem skóry.
Ten artykuł to przewodnik, ale zawsze konsultuj specjalistę. Wczesne wykrycie i profesjonalna rekonstrukcja dają najlepsze rezultaty.
Blog: MEDYCYNA I PROFILAKTYKA – Zdrowie i Uroda
Informacja: Artykuł (w szczególności treści i obrazy) powstał w całości lub w części przy udziale sztucznej inteligencji (AI). Niektóre informacje mogą być niepełne lub nieścisłe oraz zawierać błędy i/lub przekłamania. Publikowane treści mają charakter wyłącznie informacyjny i nie stanowią porady w szczególności porady prawnej, medycznej ani finansowej. Artykuły sponsorowane i gościnne są przygotowywane przez zewnętrznych autorów i partnerów. Redakcja nie ponosi odpowiedzialności za aktualność, poprawność ani skutki zastosowania się do przedstawionych informacji. W przypadku decyzji dotyczących zdrowia, prawa lub finansów należy skonsultować się z odpowiednim specjalistą.
Impressionist painting, plein air, vibrant colors, capturing the moment, flickering light, visible short brush strokes, broken color technique, soft focus A detailed medical illustration depicting a plastic surgeon in an operating room performing immediate reconstruction on a patient’s face after skin cancer excision: the surgeon precisely closes a small defect on the cheek using a rotation flap technique, with healthy skin edges aligned along natural tension lines, a subtle graft from behind the ear nearby, and histological margins confirmed clear; in the background, a split-view inset shows before (a basal cell carcinoma lesion on the skin) and after (smooth, natural-looking healed area with minimal scar hidden in a wrinkle), emphasizing functional and aesthetic restoration. ;Image without icons or texts. Style: Oil painting on canvas, impasto texture, thick layers of paint, high-key lighting, atmosphere of a hazy morning;